Поджелудочная железа — это продолговатый орган, который находится позади желудка, как бы прикрывается им. Она лежит на очень крупных сосудах — нижней полой вене и аорте, а рядом идут сосуды, которые снабжают ее кровью.
Из-за такой сложной локализации заболевания поджелудочной железы могут вызывать тяжелые осложнения.
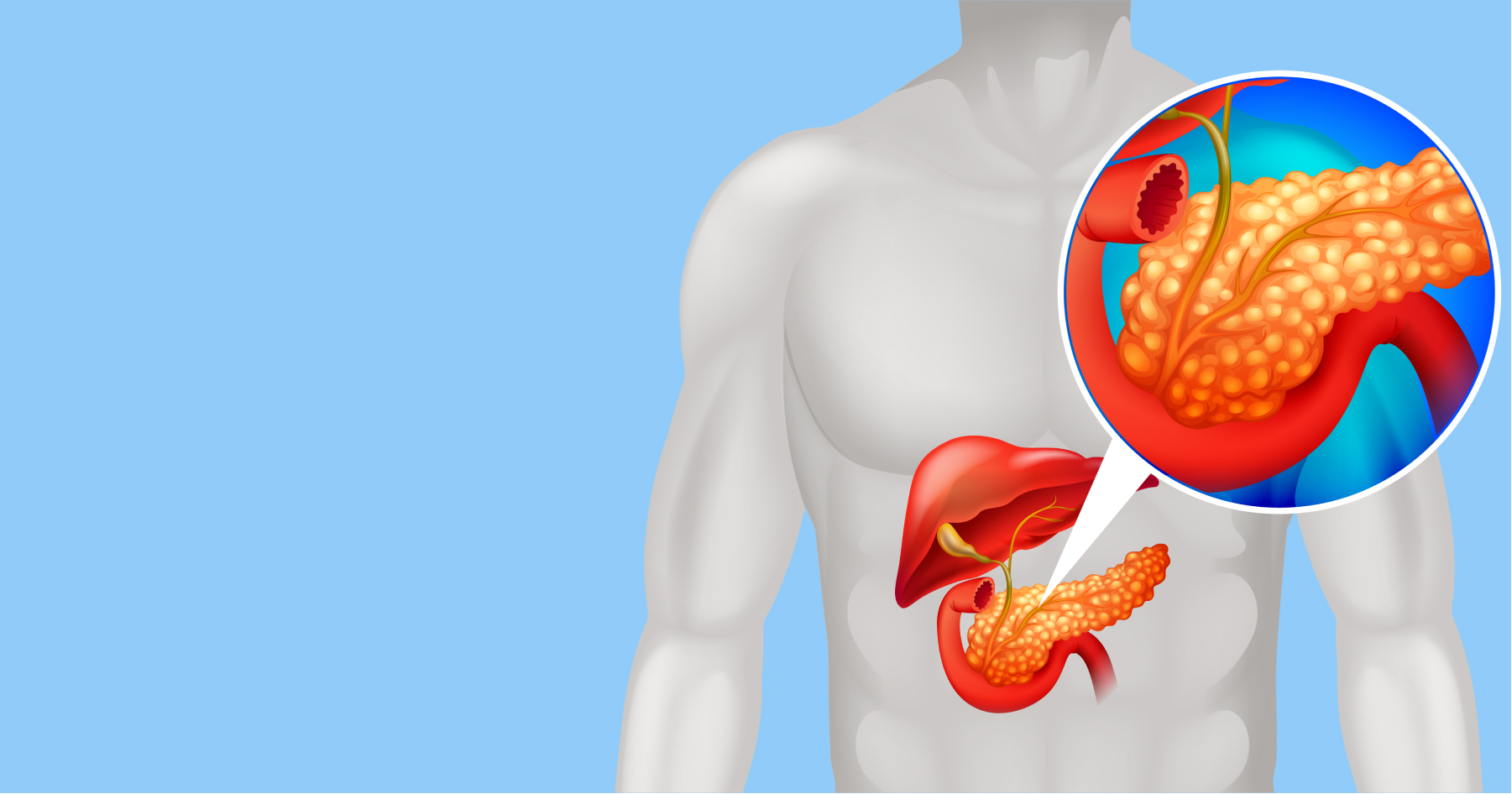
Этот орган выполняет 2 основные функции:
- ферментативную: выделяет в желудочно-кишечный тракт ферменты, которые помогают переваривать пищу — это примерно 1-1,5 л сока в сутки;
- эндокринную: вырабатывает инсулин, который регулирует уровень глюкозы в нашем организме.
Заболевания поджелудочной и их причины
Есть 2 группы заболеваний поджелудочной железы:
- доброкачественные;
- злокачественные — рак.
Самое распространенное доброкачественное заболевание — панкреатит, то есть воспаление железы. Его вызывают:
- калькулезный холецистит — камни в желчном пузыре;
- неправильное питание: много жирного, копченого, соленого, жареного, кислого — из-за такой еды усиливается выделение желчи и сока поджелудочной железы;
- употребление алкоголя — он и сам по себе вызывает отек слизистой, но если мы пьем спиртное и обильно закусываем вредной пищей, воспаление усугубляется.

Другие доброкачественные заболевания поджелудочной — это часто последствия панкреатита:
- хронический кальцифицирующий панкреатит — когда часть поджелудочной железы заменяется кальцинатами, которые образуются и в протоках железы;
- псевдотуморозный панкреатит — хроническое воспаление поджелудочной железы с ее увеличением в размере, похожее по виду на опухоль;
- кисты: врожденные и приобретенные;
- доброкачественная опухоль — перестройка клеток;
- сахарный диабет — нарушение выработки инсулина островковыми клетками.
Рак поджелудочной железы могут вызвать:
- наследственность;
- работа с вредными веществами;
- посещение радиационных зон и т.д.
Как лечат патологию поджелудочной железы?
Панкреатит проходит 3 стадии:
1. ферментативную — выброс ферментов;
2. реактивную — когда ферменты «успокаиваются», но начинается воспалительный процесс;
3. осложнения: гнойник, некроз или еще более серьезное — кровотечение и т.п.
В зависимости от стадии у панкреатита бывают разные формы:
- легкая;
- средняя;
- тяжелая.
Во всех случаях лечение острого панкреатита начинается с консервативной медикаментозной терапии. В зависимости от состояния пациента при госпитализации, оно проводится либо в условиях стационара, либо в реанимации.
В отделении реанимации проходят лечение пациенты с тяжелыми формами острого панкреатита или его осложнениями, которые угрожают жизни.

Панкреатит
На фоне тяжелого панкреатита могут появляться проблемы с гемодинамикой, острая почечная недостаточность, которая потребует замещения почечной функции и выведения лишней жидкости.
Достаточно сложное и лечение панкреонекроза, когда фермент амилаза выходит за пределы железы и разъедает все на своем пути: и жировую клетчатку, и сосуды. Он скапливается в сальниковой сумке за желудком, инфицируется, нагнаивается.
Если происходит инфицирование и нагноение, приходится применять дренирующие операции. Ведение и лечение осложненного инфицированного панкреатита достаточно сложное и долгое. Такие процессы могут приводить к образованию кишечных, желудочных свищей и к сепсису.
На этом этапе случаются еще более фатальные последствия — поражаются сосуды. Кровотечение часто заканчивается летальным исходом. Но здесь могут помочь рентгенэндоваскулярные хирурги. Они находят сосуд, который кровит, и могут его эмболизировать, то есть закрыть изнутри.
После выздоровления от панкреатита обязательны диета и отказ от алкоголя.
Если есть жидкостные скопления, кисты, то применяют малоинвазивные аспирационные или дренирующие манипуляции под УЗ-контролем: ставится тонкая трубочка или дренаж, чтобы вывести все ненужное.
Если это неэффективно, при доброкачественной патологии выполняют внутреннюю дренирующую операцию, когда киста соединяется с просветом желудка или тонкой кишки. После этого сок, который не может поступать в двенадцатиперстную кишку, напрямую идет в желудок или кишку.
 Полезная ссылка Лечение панкреатита в Алматы Записаться на диагностику и лечение
Полезная ссылка Лечение панкреатита в Алматы Записаться на диагностику и лечение
Опухоли: злокачественные и доброкачественные
При опухоли чаще всего используется резекционная хирургия: удаляется часть железы. Образование может не беспокоить и быть маленьким, но оказаться злокачественным. Чем раньше его удалить, тем лучше будет прогноз.
Образования поджелудочной железы не всегда злокачественные. Имеют место и доброкачественные. Если такие появляются, нужно проводить дифференциальную диагностику по результатам:
- УЗИ;
- КТ органов брюшной полости;
- МРТ органов брюшной полости;
- эндосонографического исследования;
- биопсий.
Некоторые доброкачественные образования тоже подлежат оперативному лечению, решение о проведении операции принимает лечащий врач.
Эти операции бывают:
- открытые: классические, когда делается большой разрез — лапаротомия;
- малоинвазивные: лапароскопические либо роботические, когда выполняется тот же объем операции, только за счет малых доступов: несколько разрезов 1-1,5 см на брюшной стенке.
При этом видимость зоны во втором случае в разы лучше, что значительно повышает безопасность. Сегодня практически 90% онкологических операций в ведущих центрах выполняют лапароскопически или роботически.
После лапароскопии пациент быстро встает на ноги, метод позволяет избежать многих осложнений.
Бывает, из-за размеров опухоли, поражения прилежащих сосудов и других структур оперативное лечение выполнить невозможно. Тогда пациенту назначают химио-лучевую терапию, а уже на фоне ее проведения оценивается возможность операции.
Опухоль головки поджелудочной железы
Самая сложная для хирургии — опухоль головки поджелудочной железы. Здесь прилежат достаточно крупные сосуды, двенадцатиперстная кишка, желудок, желчный проток.
При раке головки поджелудочной железы показана достаточно сложная операция — гастропанкреатодуоденальная резекция. В этом случае удаляется часть желудка, желчный пузырь вместе с желчным протоком, вся двенадцатиперстная кишка и головка железы с самой опухолью.
В большом проценте случаев, когда пациент первый раз обращается к врачу и у него находят опухоль головки поджелудочной железы, уже есть прорастание (инвазия) опухоли в крупные сосуды. Такая ситуация требует сложной реконструктивной операции – удаления опухоли с частью сосуда и восстановлением кровотока по нему.
Кистозные образования
Если в железе появляются кистозные образования, то при большом росте, изменении структуры также ставится вопрос о хирургическом лечении. Объем операции зависит от того, доброкачественная это патология или злокачественная.
После операций
После сложных оперативных вмешательств на поджелудочной железе организм восстанавливается долго. Если есть признаки ферментной недостаточности, назначают ферменты.
Иногда после удаления достаточно большой части железы появляется сахарный диабет. Поэтому врачи помогают следить за профилем глюкозы и назначают пациенту необходимые препараты.
Как обнаружить проблемы с поджелудочной?
Обычно патология поджелудочной железы проявляет себя после еды. Вы можете чувствовать боль в верхних отделах живота, вздутие, тошноту, сильную слабость или, наоборот, возбуждение. Бывают боли, которые отдают в поясницу. В стуле можно заметить непереваренные части пищи. Также сигналом бывает повышение глюкозы, но чаще после перенесенного панкреатита.
Если у вас болит живот, ни в коем случае не кладите на него теплые и горячие грелки. При воспалениях это противопоказано. Даже в народе говорят, что лечение панкреатита — это голод, холод и покой.
При таких симптомах нужно обращаться к гастроэнтерологу или терапевту. А при острых болях в животе — к хирургу.
Сначала врач назначит обычное обследование:
- общий анализ крови;
- биохимический анализ крови;
- УЗИ брюшной полости;
- фиброгастроскопию.
Дальше, если нашли патологию этой зоны — желудка, двенадцатиперстной кишки, печени, желчного пузыря или поджелудочной железы, назначают КТ, МРТ, эндосонографию. Это нужно, чтобы определить характер поражения поджелудочной железы и степень распространения патологического процесса. Если образование есть, эти методы диагностики показывают, доброкачественное оно или злокачественное.
Важно знать, что опухоли поджелудочной железы начинают болеть, как правило, в запущенных формах, когда выходят за пределы поджелудочной железы, прорастают и давят на соседние структуры. Поэтому людям после 45 лет важно периодически делать УЗИ брюшной полости, даже если ничего не беспокоит. Как правило, опухоли поджелудочной железы мы обнаруживаем после 50-ти.
А вот панкреатиту подвержены и молодые люди, так как они часто нарушают режим питания, особенно мужчины.